„Plan kolejkowy” Ministerstwa Zdrowia mający na celu poprawę sytuacji onkologicznej w kraju ma wiele wad wytykanych przez środowiska lekarskie, jednak jedna kwestia pojawia się w tych krytykach szczególnie często – kwestia patomorfologii, jądra współczesnej onkologii, jak to ładnie określił gdański profesor, Jacek Jassem. Patomorfologia nie jest dziedziną medycyny, o której słyszałoby się często w naszych mediach. Owszem, niekiedy pojawiają się wzmianki na ten temat, ale nadal wiedza o tym, czym patomorfolodzy się zajmują, jest raczej niszowa i nadal pierwsze skojarzenia, o ile w ogóle jakieś skojarzenia się pojawiają, zazwyczaj wiążą tę specjalizację z prosektorium. I nie, nie chodzi tylko o tzw. przeciętnego obywatela, którego żarty o „zimnych chirurgach” czy „lekarzach ostatniego kontaktu” wzbudzają rozbawienie raczej niż irytację, ale nawet o same środowiska okołomedyczne („to ci, z tej trupiarni” – autentyczne, zasłyszane od personelu szpitalnego).
„Jądro onkologii” może wydawać się nieco górnolotnym określeniem, jednak jest w swej istocie prawdziwe. Prawidłowe rozpoznanie i szczegółowy opis nowotworu są niezbędne do rozpoczęcia terapii – i onkologom, i – często – chirurgom. Ale zacznijmy od początku.
Cokolwiek wytnie z pacjenta jakikolwiek inny lekarz, czy będzie to znamię, brodawka lub tłuszczak (dermatolog), czy wycinki z szyjki macicy bądź torbiel jajnika (ginekolog), polip żołądka (gastroenterolog), wyrostek, tarczyca lub jelito grube (chirurg), nerka tudzież wycinki z prostaty (urolog) czy dowolne inne „drobiazgi”, wędruje to do zakładu patomorfologii. Tam jest przez lekarza, specjalistę patomorfologii lub rezydenta do tej specjalizacji aspirującego, oglądane, opisywane, ważone, mierzone, nierzadko fotografowane, a następnie krojone, by bowiem coś wartościowego z materiału „wyczytać”, należy pobrać odpowiednią ilość reprezentatywnych dla zmiany chorobowej wycinków. Przy czym – podkreślę – nie wycinków losowych, tylko reprezentatywnych, dobranych w ściśle określony sposób.
Takie jelito z guzem na przykład – nie wystarczy wyciąć na ch ybił trafił kilku fragmentów z samego guza. Trzeba prześledzić to, jak głęboko wnika on w okołojelitową tkankę tłuszczową i udokumentować to w wyciętych próbkach, przejrzeć całą śluzówkę jelita w poszukiwaniu ewentualnych innych zmian chorobowych, pobrać próbki z końców preparatu i płaszczyzny wycięcia tkanki tłuszczowej, by upewnić się co do doszczętności operacji, krok po kroku pieczołowicie wymacać i obejrzeć całą towarzyszącą jelitu tkankę tłuszczową w poszukiwaniu węzłów chłonnych, każdy z nich może wszak zawierać drobne ogniska raka – o ile zmiana dostarczona do laboratorium rakiem się pod mikroskopem okaże – i każde takie przerzutowe, niewidoczne gołym okiem ognisko może diametralnie zmienić status chorego poprzez zmianę przypisanego mu stopnia zaawansowania choroby, może zadecydować o potrzebie dalszego leczenia, np. chemioterapii/radioterapii lub o powstrzymaniu się odeń, może zupełnie zmienić przedstawiane choremu prognozy. Tak, znalezienie węzłów chłonnych jest ważne. Na tyle ważne, że w jednej z fachowych publikacji poświęconych właśnie obróbce makroskopowej jelita grubego z guzem autorzy prezentują fotografię zawieszonej w ich laboratorium tablicy z regularnie uzupełnianymi rekordami liczby znalezionych przez poszczególnych lekarzy węzłów (OK, dla mnie i większości znajomych z branży również brzmi to nieco ekstremalnie). Rekordy rekordami, jednak za nieprzekraczalne minimum, poniżej którego tego typu preparat nie powinien opuścić „krajalni”, uznaje się obecnie 12 węzłów, a i to niekiedy wymaga niebagatelnych poszukiwań.
ybił trafił kilku fragmentów z samego guza. Trzeba prześledzić to, jak głęboko wnika on w okołojelitową tkankę tłuszczową i udokumentować to w wyciętych próbkach, przejrzeć całą śluzówkę jelita w poszukiwaniu ewentualnych innych zmian chorobowych, pobrać próbki z końców preparatu i płaszczyzny wycięcia tkanki tłuszczowej, by upewnić się co do doszczętności operacji, krok po kroku pieczołowicie wymacać i obejrzeć całą towarzyszącą jelitu tkankę tłuszczową w poszukiwaniu węzłów chłonnych, każdy z nich może wszak zawierać drobne ogniska raka – o ile zmiana dostarczona do laboratorium rakiem się pod mikroskopem okaże – i każde takie przerzutowe, niewidoczne gołym okiem ognisko może diametralnie zmienić status chorego poprzez zmianę przypisanego mu stopnia zaawansowania choroby, może zadecydować o potrzebie dalszego leczenia, np. chemioterapii/radioterapii lub o powstrzymaniu się odeń, może zupełnie zmienić przedstawiane choremu prognozy. Tak, znalezienie węzłów chłonnych jest ważne. Na tyle ważne, że w jednej z fachowych publikacji poświęconych właśnie obróbce makroskopowej jelita grubego z guzem autorzy prezentują fotografię zawieszonej w ich laboratorium tablicy z regularnie uzupełnianymi rekordami liczby znalezionych przez poszczególnych lekarzy węzłów (OK, dla mnie i większości znajomych z branży również brzmi to nieco ekstremalnie). Rekordy rekordami, jednak za nieprzekraczalne minimum, poniżej którego tego typu preparat nie powinien opuścić „krajalni”, uznaje się obecnie 12 węzłów, a i to niekiedy wymaga niebagatelnych poszukiwań.
Inne narządy również miewają swoje smaczki – węzły chłonne będą niezmiernie ważne też przy guzach piersi, żołądka, krtani czy tarczycy, ale już np. w guzach jądra istotne będzie oszacowanie objętości tkanek martwiczych i wyszukanie przekrojów zmiany z drobnymi wylewami krwi, tam właśnie bowiem pod mikroskopem patolog będzie potem szukał ognisk bardziej złośliwej odmiany nowotworu rozwijającej się niekiedy pośród lub wewnątrz zmian mniej agresywnych. W guzie nerki kluczowa będzie ocena czy wypustki nowotworu nie wpełzają do naczyń nerkowych; w nowotworach skóry – udokumentowanie ewentualnego owrzodzenia (pobranie wycinków, które owrzodzenia nie obejmą, wprowadzi w błąd ostatecznie oceniającego zmianę lekarza, a przez to później klinicystę decydującego o dalszym leczeniu). By nie wchodzić w gąszcz szczegółów (wspomniany wyżej artykuł o pobieraniu wycinków z samego tylko jelita grubego liczył dziesięć stron, nie licząc bibliografii) – osoba opisująca materiał i pobierająca zeń wycinki musi znać specyfikę nowotworów poszczególnych narządów i opisujące te nowotwory klasyfikacje, musi wiedzieć czego będzie poszukiwał w pobranych wycinkach pod mikroskopem patolog, musi wiedzieć mniej więcej jakie pytania będzie chciał odnośnie nadesłanej zmiany postawić onkolog (chirurg, urolog, ginekolog etc) i jakie odpowiedzi będą dlań szczególnie istotne.
Pobrane wycinki wbrew temu, co mogłaby sugerować rozbuchana wyobraźnia scenarzystów niektórych produkcji telewizyjnych, nie trafiają od razu pod mikroskop. Najpierw przejmuje je załoga techniczna laboratorium, która utrwalone w formalinie wycinki odwadnia i utwardza, zatapiając w parafinie. Parafinowe kostki (tzw. bloczki) z zatopionymi fragmentami tkankowymi mogą być potem przez wiele lat przechowywane wraz z gotowymi preparatami – nie tylko jako dokumentacja medyczna, ale też jako zapas materiału, dzięki któremu w przyszłości będzie można wykonać dodatkowe badania, które – być może – wspomogą leczenie. Na razie jednak skrawa się z nich bardzo cienkie (grubości pojedynczych komórek) plasterki pobranych przez lekarza fragmentów tkankowych.  Tak cienkie plastry, pofałdowane i pomarszczone podczas krojenia układa się na powierzchni ciepłej wody, co pomaga je rozprostować i wygładzić, a następnie niezwykle ostrożnie nakłada na szkiełka mikroskopowe, po czym pozbawia parafiny, ponownie nawadnia i barwi – z bezbarwnych lekarz pod mikroskopem miałby nader niewielki pożytek. Dopiero wtedy, po zabezpieczeniu delikatnego zabarwionego skrawka szkiełkiem nakrywkowym preparaty trafiają do lekarza histopatologa pod mikroskop.
Tak cienkie plastry, pofałdowane i pomarszczone podczas krojenia układa się na powierzchni ciepłej wody, co pomaga je rozprostować i wygładzić, a następnie niezwykle ostrożnie nakłada na szkiełka mikroskopowe, po czym pozbawia parafiny, ponownie nawadnia i barwi – z bezbarwnych lekarz pod mikroskopem miałby nader niewielki pożytek. Dopiero wtedy, po zabezpieczeniu delikatnego zabarwionego skrawka szkiełkiem nakrywkowym preparaty trafiają do lekarza histopatologa pod mikroskop.
I to właśnie – praca z mikroskopem – stanowi rdzeń patomorfologii. Czy bowiem preparaty będą pochodzić, tak jak te wyżej opisane, najczęstsze, z materiału z sali operacyjnej lub gabinetu zabiegowego, czy z materiału pobranego podczas sekcji zwłok (owszem, patomorfolodzy i tym się zajmują, jednak zazwyczaj jest to procedura dużo mniej ekscytująca niż ta przedstawiana w serialach kryminalnych, to bowiem domena raczej medycyny sądowej, patomorfologia zajmuje się zgonami szpitalnymi – pomaga zweryfikować to, czego nie zdążyli zdiagnozować lekarze klinicyści), czy wymazy, płyny z jam ciała lub płynne próbki pobrane przez lekarzy (zwykle też patologów) podczas biopsji cienkoigłowej, ostateczną diagnozę postawi lekarz oglądający je pod mikroskopem.
Pierwszym jego zadaniem, choć może to zabrzmieć banalnie, jest zidentyfikowanie samej tkanki. Brzmi głupio? Jasne, nie jest problemem – o ile gdzieś po drodze nie pomieszały się próbki – rozpoznanie jelita, gdy ma się do czynienia z wycinkami pobranymi z dobrze opisanego preparatu jelita grubego, jednak nie zawsze materiał jest duży i dobrze opisany, czasami do laboratorium przysyłane są bliżej nieokreślone strzępki tkankowe opisane jako „guz skóry” bądź „guz jamy brzusznej” i nieprzypominające dokładnie niczego, czasem zmiany, którym w procesie chorobowym uległa dana tkanka, są tak rozległe, że zmiana w nader nikłym stopniu przypomina to, czym niegdyś była, czasem wreszcie wyróżnienie dokładnej lokalizacji zmiany jest kluczowe dla rozpoznania.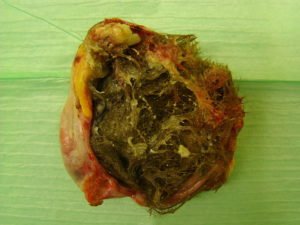 Gruczoły łojowe czy mieszki włosowe będą czymś zwyczajnym i spodziewanym w wycinkach skóry, znalezione wewnątrz torbieli jajnika będą potwierdzać rozpoznanie potworniaka, łagodnego zazwyczaj nowotworu, w tej konkretnej postaci nazywanego zwyczajowo torbielą skórzastą. W wycinkach z dolnego odcinka przełyku przemiana nabłonka płaskiego w gruczołowy z pojawieniem się wyspecjalizowanych komórek produkujących śluz może świadczyć o pojawieniu się tzw. przełyku Barretta, zmiany przednowotworowej, ale czy dany wycinek na pewno pochodzi z przełyku? Może lekar
Gruczoły łojowe czy mieszki włosowe będą czymś zwyczajnym i spodziewanym w wycinkach skóry, znalezione wewnątrz torbieli jajnika będą potwierdzać rozpoznanie potworniaka, łagodnego zazwyczaj nowotworu, w tej konkretnej postaci nazywanego zwyczajowo torbielą skórzastą. W wycinkach z dolnego odcinka przełyku przemiana nabłonka płaskiego w gruczołowy z pojawieniem się wyspecjalizowanych komórek produkujących śluz może świadczyć o pojawieniu się tzw. przełyku Barretta, zmiany przednowotworowej, ale czy dany wycinek na pewno pochodzi z przełyku? Może lekar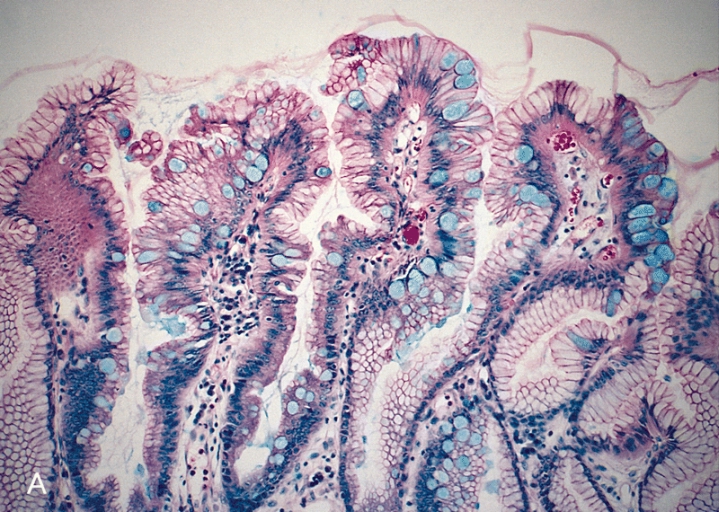 z pobrał próbki minimalnie niżej i tak naprawdę oglądamy fragmenty śluzówki żołądka, które choć zmienione chorobowo, nie świadczą o takim zagrożeniu? Czy te groźnie wyglądające cewy gruczołowe pośród wycinków z prostaty to rak prostaty czy może może po prostu zaplątany w materiale fragment pęcherzyka nasiennego?
z pobrał próbki minimalnie niżej i tak naprawdę oglądamy fragmenty śluzówki żołądka, które choć zmienione chorobowo, nie świadczą o takim zagrożeniu? Czy te groźnie wyglądające cewy gruczołowe pośród wycinków z prostaty to rak prostaty czy może może po prostu zaplątany w materiale fragment pęcherzyka nasiennego?
Zatem – co właściwie spoczywa pod mikroskopem?
Ilustracje (od góry):
1. Fragment jelita grubego z rakiem; Wikipedia, Emmanuelm, CC-BY-3.0
2. Nakładanie preparatów na szkiełko mikroskopowe; Wikipedia, Monfalcone Hospital (Italy), CC-BY-SA 3.0
3. Torbiel skórzasta; Wikipedia, Herecomesdoc, CC-BY-SA 3.0
4. Przełyk Barretta; Wikipedia, AFIP, public domain
5. (ikona wpisu) Ciałka asteroidne w sarkoidozie; Wikipedia, Yale Rosen; CC BY-SA 2.0




