 Cuda współczesnej medycyny regeneracyjnej przyciągają media niezwykle skutecznie, chociaż niekiedy można odnieść wrażenie, że jednak nie do końca równomiernie. W zeszłym miesiącu prestiżowe czasopismo Lancet opublikowało dwa raporty na temat najnowszych osiągnięć w tej dziedzinie. Być może słyszeliście już o wyhodowanych w laboratorium pochwach wszczepionych pacjentkom cierpiącym na zespół Mayer-Rokitansky-Küster-Hauser (rzadki zespół wad wrodzonych u kobiet charakteryzujący się niedorozwojem macicy i pochwy), być może nie słyszeliście o rekonstrukcji nosa u pacjentów, którzy doznali ciężkiego uszkodzenia tej części ciała z powodu zaawansowanego raka skóry.
Cuda współczesnej medycyny regeneracyjnej przyciągają media niezwykle skutecznie, chociaż niekiedy można odnieść wrażenie, że jednak nie do końca równomiernie. W zeszłym miesiącu prestiżowe czasopismo Lancet opublikowało dwa raporty na temat najnowszych osiągnięć w tej dziedzinie. Być może słyszeliście już o wyhodowanych w laboratorium pochwach wszczepionych pacjentkom cierpiącym na zespół Mayer-Rokitansky-Küster-Hauser (rzadki zespół wad wrodzonych u kobiet charakteryzujący się niedorozwojem macicy i pochwy), być może nie słyszeliście o rekonstrukcji nosa u pacjentów, którzy doznali ciężkiego uszkodzenia tej części ciała z powodu zaawansowanego raka skóry.
Zasadnicza idea stojąca za tymi osiągnięciami jest zwodniczo prosta, choć oczywiście najeżona licznymi pułapkami natury technicznej – własne komórki pacjentów (na zasadzie autotransplantacji) namnaża się w ramach hodowli tkankowych przy zastosowaniu odpowiednich bodźców mechanicznych i chemicznych, opłaszcza na odpowiednio ukształtowanych "rusztowaniach", prowizorycznych szkieletach tkankowych wytworzonych z kolagenu tudzież innych składników macierzy pozakomórkowej, efekt końcowy wszczepia się chorym. Koncept znany jest od wczesnych lat dziewięćdziesiątych, wytwarzano już w podobny sposób naczynia krwionośne, fragmenty cewki moczowej, a nawet fragmenty pęcherza moczowego, nie mamy zatem do czynienia z nową rewolucyjną techniką, a raczej ze stopniowym poszerzaniem wachlarza możliwości.
Pierwsze wspomniane badanie rozpoczęło się (lata 2005-2008) od pobrania materiału tkankowego ze sromu poszczególnych pacjentek (13-18 lat), tkankę mięśniową i nabłonkową hodowano następnie w optymalnych dla nich warunkach, po czym przeniesiono na skonstruowane indywidualnie dla poszczególnych pacjentek (na podstawie badania fizykalnego oraz wyników badań endoskopowych i MRI) rusztowania tworzone przy użyciu błony podśluzowej ściany jelit. Komórki nabłonkowe i mięśniowe zostały opłaszczone odpowiednio na zewnętrznych i wewnętrznych częściach błon, całość uformowano i usztywniono biodegradowalnymi szwami. Po okresie hodowli w inkubatorach w obecności wymaganych koktajli odżywczych i kontroli mikroskopowej uzyskanej struktury, produkty ostateczne wszczepiono pacjentkom podczas dość skomplikowanej procedury chirurgicznej obejmującej także wytworzenie anatomicznej niszy dla nieobecnego przecież dotąd narządu. Pacjentki poddawane były regularnej kontroli przez kolejne miesiące i lata (długość okresu obserwacji sięgała 8 lat), osiągając zadowalającą funkcję wszczepionych narządów i mieszczące się w normie wyniki satysfakcji z pożycia seksualnego (kwestionariusz Female Sexual Function Index). Badanie pokazuje, że w ciągu 5-6 tygodni współczesna inżynieria tkankowa jest w stanie wyprodukować funkcjonalne narządy (na razie jeszcze niezbyt skomplikowane), dopasowane indywidualnie do potrzeb pacjentek, nieobarczone powikłaniami często towarzyszącymi wcześniejszym próbom rekonstrukcji bazującym m.in. na przeszczepach skórnych czy plastyce z udziałem ściany jelita.
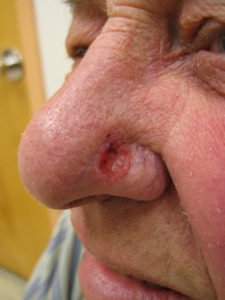
Druga praca obejmuje przypadki pacjentów (76-88 lat) z poważnymi uszkodzeniami nosa po resekcji raka skóry (raki skóry – zarówno podstawnokomórkowy, jak i rzadszy kolczystokomorkowy – uważane za najczęstsze nowotwory złośliwe człowieka bardzo chętnie umiejscawiają się na twarzy). Aby doszczętnie usunąć nowotwór pojawiający się w tej lokalizacji, chirurdzy niejednokrotnie zmuszeni są wyciąć także istotną część chrząstki, zwłaszcza w obrębie skrzydła nosa, co wiąże się z defektem nie tylko natury kosmetycznej, ale także często z upośledzeniem funkcji i stabilności nozdrza. Dotychczasowe próby autologiczych przeszczepów chrząstki (pochodzących od samego pacjenta) z uszu, żeber czy przegrody nosowej wymagały dodatkowych procedur chirurgicznych, nie dostarczały też zazwyczaj wystarczającej ilości materia łu chrzęstnego do pełnej rekonstrukcji, pozostawiając jednocześnie ubytki w miejscach pobrania materiału. Badacze zaprezentowali technikę analogiczną do wcześniej opisanej – z pobraniem jedynie minimalnego fragmentu tkanki chrzęstnej z przegrody nosa. Dotychczasowe tego typu próby, choć prezentowane z powodzeniem na zwierzętach laboratoryjnych, nie doczekały się implementacji u człowieka – podobnie zresztą, jak w przypadku opisanej wyżej rekonstrukcji pochwy, wcześniej demonstrowanej na samicach królików. Wyizolowane z materiału z przegrody nosa chondrocyty (komórki chrzęstne) po okresie hodowli zostały "wysiane" na odpowiednio spreparowanej błonie kolagenowej, namnożone (do czterdziestokrotnie przewyższającej powierzchnię pierwotnego wycinka wielkości) i po kontroli jakości oraz mechanicznym ukształtowaniu powstałych płatów chrząstki celem dopasowania anatomicznego do danych ubytków wszczepione i pokryte płatami skórnymi. Efekty tak estetyczne, jak i funkcjonalne okazały się zadowalające i trwałe (kontrola po roku), co wydaje się być znakomitym wyjściem do dalszych prób w zakresie rekonstrukcji struktur twarzoczaszki, a docelowo być może także chrząstki w innych lokalizacjach.
łu chrzęstnego do pełnej rekonstrukcji, pozostawiając jednocześnie ubytki w miejscach pobrania materiału. Badacze zaprezentowali technikę analogiczną do wcześniej opisanej – z pobraniem jedynie minimalnego fragmentu tkanki chrzęstnej z przegrody nosa. Dotychczasowe tego typu próby, choć prezentowane z powodzeniem na zwierzętach laboratoryjnych, nie doczekały się implementacji u człowieka – podobnie zresztą, jak w przypadku opisanej wyżej rekonstrukcji pochwy, wcześniej demonstrowanej na samicach królików. Wyizolowane z materiału z przegrody nosa chondrocyty (komórki chrzęstne) po okresie hodowli zostały "wysiane" na odpowiednio spreparowanej błonie kolagenowej, namnożone (do czterdziestokrotnie przewyższającej powierzchnię pierwotnego wycinka wielkości) i po kontroli jakości oraz mechanicznym ukształtowaniu powstałych płatów chrząstki celem dopasowania anatomicznego do danych ubytków wszczepione i pokryte płatami skórnymi. Efekty tak estetyczne, jak i funkcjonalne okazały się zadowalające i trwałe (kontrola po roku), co wydaje się być znakomitym wyjściem do dalszych prób w zakresie rekonstrukcji struktur twarzoczaszki, a docelowo być może także chrząstki w innych lokalizacjach.
Oba te badania, choć nie opisują nowych, rewolucyjnych technik, wydatnie poszerzają zakres możliwości medycyny regeneracyjnej, wzbogacając wiedzę praktyków tejże o pewne istotne szczegóły – upewniają co do możności kształtowania większych i bardziej skomplikowanych struktur niż dotychczasowe łatki narządowe, potwierdzają nadzieje na "przyjmowanie się" wszczepianych konstruktów, zwłaszcza na wytworzenie prawidłowego unaczynienia implantowanej tkanki, co dotąd budziło pewne wątpliwości, wzmagają – tu istotne jest przede wszystkim badanie pierwsze – przekonanie, że jesteśmy w stanie tworzyć struktury dynamiczne, wzrastające wraz z pacjentami, co przecież jest niezwykle istotne w przypadku prób radzenia sobie z wadami i schorzeniami dziecięcymi. Jednocześnie siła rażenia tych prac, jako elementu pewnego kontinuum badawczego, jest znacznie większa, gdy przedstawiane są one w komplecie, jak to zresztą uczyniła redakcja Lancetu. Ich koncepcję zignorowali w znakomitej większości przedstawiciele mediów – o ile wieści o "sztucznej pochwie" rozeszły się po portalach i czasopismach popularyzacyjnych szeroko, wiadomości o rekonstrukcji – przy pomocy tej samej wszak metody – nosa pojawiły się jedynie w bardzo nielicznych zakątkach. Narządy płciowe to chyba po prostu bardziej apetyczny materiał.
Źródła:
Engineered autologous cartilage tissue for nasal reconstruction after tumour resection: an observational first-in-human trial. I Fulco, S Miot, MD Haug, A Barbero, A Wixmerten, S Feliciano, F Wolf, G Jundt, A Marsano, J Farhadi, M Heberer, M Jakob, DJ Schaefer, I Martin. Lancet 2014, Early Online Publication, 11 April [Epub ahead of print]
Tissue-engineered autologous vaginal organs in patients: a pilot cohort study. AM Raya-Rivera, D Esquiliano, R Fierro-Pastrana, E López-Bayghen, P Valencia, R Ordorica-Flores, S Soker, JJ Yoo, A Atala; Lancet 2014, Early Online Publication, 11 April [Epub ahead of print]
Tissue engineering's green shoots of disruptive innovation. MA Birchall, AM Seifalian; Lancet 2014; Early Online Publication, 10 April [Epub ahead of print]
Ilustracje (rak skóry nosa, odpowiednio podstawnokomórkowy i kolczystokomórkowy) : Wikipedia, James Heilman (1) i nieznany fotograf (2)




